Генерализованная форма пародонтита , воспалительный процесс деструктивного характера. Патология характеризуется поражением комплекса тканей, окружающих и удерживающих зубы в челюсти, вызывая его расшатывание и выпадение.
При этом воспаление часто охватывает не отдельный зуб, а единовременно большую часть элементов зубного ряда. Чем запущеннее стадия заболевания, тем вероятнее возникновение таких патологий внутренних органов, как инфаркт миокарда, эндокардит, атеросклероз и др.
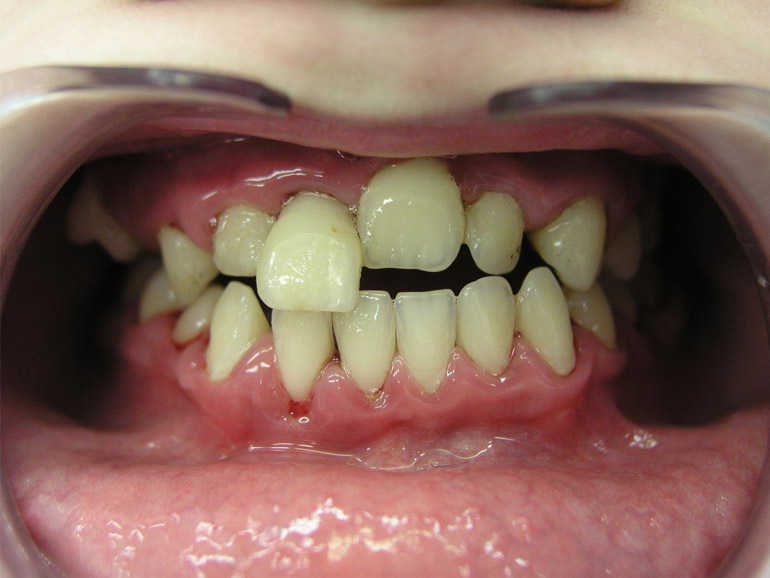
Причины появления заболевания
Основной причиной возникновения генерализованного пародонтита является инфицирование ротовой полости болезнетворными микроорганизмами. Заражение происходит под воздействием внешних и внутренних факторов, последние играют доминирующую роль.
Этиологию эндогенного характера классифицируют на местную и общую. Выделяют локальные причины возникновения заболевания:
- наличие зубного налета или камней,
- стук или скрежет зубами, проявляющийся в основном в ночное время суток (бруксизм),
- неправильный прикус провоцирует развитие патологии у детей,
- аномальное расположение элементов зубного ряда,
- генетическое отклонение в плане прикрепления подъязычной связки и складки слизистой, которая соединяет губу с десной,
- травматизм любой из единиц ротовой полости,
- запущенная форма кариозного процесса,
- снижение уровня минералов в костной ткани зуба (деминерализация),
- гингивит и заболевания ротовой полости,
- хирургическое лечение проблем ротовой полости, вызвавшее ее инфицирование или механическое повреждение.
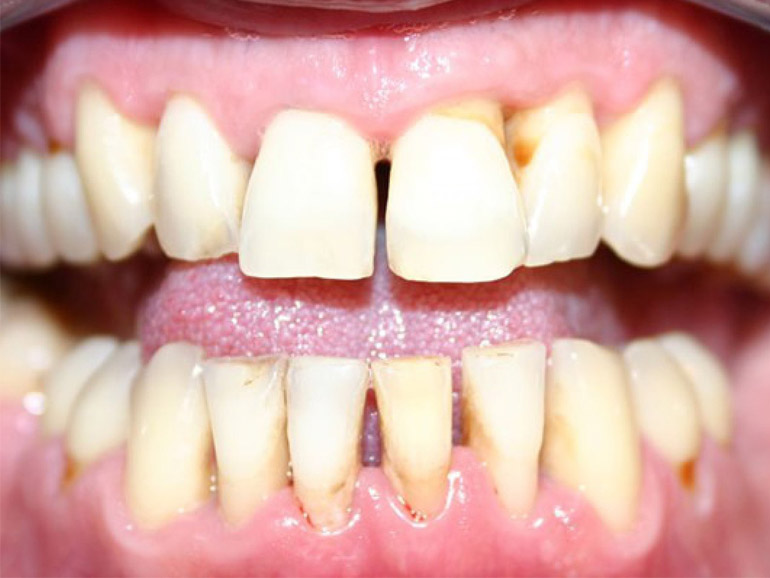
К общим факторам относят наличие у человека следующих патологий:
- ожирение,
- гастрит. Характеризуется нарушением нормального усвоения пищи, что обеспечивает развитие бактериальной микрофлоры в ротовой полости,
- сахарный диабет,
- гепатит,
- токсический зоб, который сопровождается переизбытком тиреоидных гормонов,
- холецистит,
- ревматизм,
- болезни крови,
- артериальная гипертензия,
- дефицит иммуноглобулина,
- остеопороз,
- авитаминоз,
- туберкулез,
- ВИЧ,
- заболевания органов пищеварительной системы,
- патологии, связанные с нарушением выделения секрета слюнных желез.
Все эти заболевания негативно влияют на состояние пародонта и в совокупности с внешними факторами способствуют его повреждению, образованию поддесневого налета.
Причины экзогенного характера:
- недостаточная гигиена ротовой полости, осуществление ее некачественными гигиеническими средствами,
- злоупотребление никотином,
- генетическая предрасположенность к заболеваниям пародонта,
- преобладание в рационе питания мягких, жидких блюд или полное отсутствие твердой пищи, что способствует снижению чувствительности зубов,
- ослабленная иммунная система,
- химиотерапия или другое облечение организма,
- продолжительное пребывание в состоянии депрессии,
- частые токсические выбросы, нарушающие экологию места проживания человека,
- профессиональная деятельность, связанная с вредными условиями труда,
- прием медикаментов, провоцирующих снижение выделения слюны,
- нарушение гормонального фона у женщин во время климакса, беременности или лактации.
Симптоматика заболевания
Клиническая картина генерализованного пародонтита зависит от характера течения патологии. Начальная стадия характеризуется признаками:
- слабая кровоточивость, возникающая при чистке ротовой полости, отечность десен,
- повышение чувствительности эмали на температурные раздражители и при употреблении сладостей,
- зловонное дыхание,
- нарушение структуры десен, проявляющееся в рыхлости их тканей,
- присутствие мягкого или плотного налета на поверхности эмали,
- жжение и зуд десен,
- появление пародонтальных карманов между зубами (около 3,5 мм).

При средней тяжести патологии пациент жалуется на дополнительные симптомы:
- острая и резкая боль при употреблении горячих или холодных блюд и напитков,
- интенсивное и частое кровотечение из десен,
- разрушение костной ткани зуба,
- затрудняется процесс пережевывания вследствие постоянного ощущения дискомфорта,
- расшатывание зубов, что в ряде случаев приводит к их смещению,
- слабость,
- поднимается температура тела,
- десна приобретают бледно-розовый оттенок, происходит их опущение,
- обнажение корней элементов зубного ряда.
Пародонтальные карманы углубляются до 5 мм, в них накапливается гнойный экссудат.
При тяжелой стадии заболевания клиническая картина ухудшается от распространения воспалительного процесса не только на ткани пародонта, но и на альвеолярные отростки челюсти.
При этом наблюдаются симптомы:
- образуется большое количество глубоких зубодесневых карманов (больше 6 мм), заполненных серозной жидкостью или гноем,
- увеличиваются региональные лимфоузлы,
- интенсивная боль и кровоточивость десен,
- высокая температура,
- неприятный привкус во рту,
- ухудшение общего самочувствия,
- начинается выпадение элементов зубного ряда,
- наблюдается образование свищей.
Классификация генерализованного пародонтита
По характеру течения выделяют две формы патологии:
- острая. Воспалительный процесс при этом ярко выраженного характера, поэтому заболевание развивается стремительно. При острой форме характерно поражение 1-2 зубов, поэтому своевременное лечение поможет сохранить их,
- хроническая. В основном у пациентов диагностируется такое течение пародонтита, так как разрушение комплекса тканей длится продолжительный период.
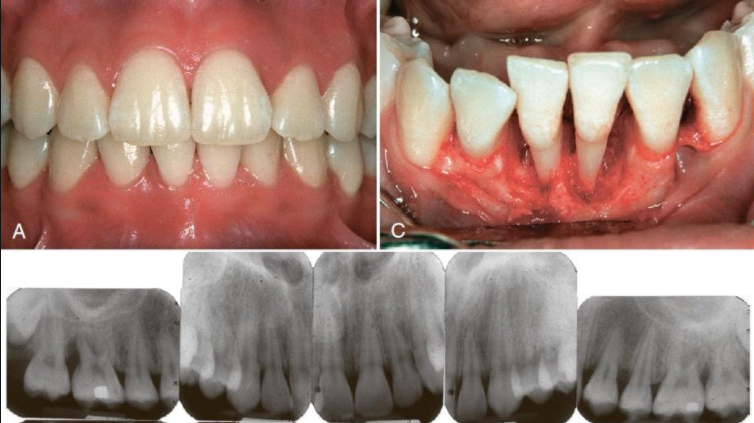
Хронический пародонтит бывает 3 видов:
- с частыми обострениями. При этом симптомы заболевания наблюдаются у пациента 2 р. в год,
- с редкими рецидивами , признаки патологии проявляются примерно 1 р. в 3 г.
- в стадии ремиссии, т.е. обострения не происходят.
Медики классифицируют генерализованную форму пародонтита и по степени тяжести:
- легкая,
- средняя,
- тяжелая.
Каждая из 3 стадий отличается характером проявившихся симптомов, глубиной пародонтальных карманов и степенью деструкции зубных тканей. При легкой стадии она составляет 1/3 высоты корня, а при тяжелой охватывает его большую часть.
Диагностика
При подозрении на генерализованный пародонтит стоматолог может направить человека к пародонтологу или провести самостоятельно следующие диагностические процедуры:
Опрос пациента. С его помощью врач может установить:
- характер симптомов, время их проявления,
- наличие хронических и инфекционных патологий, которые могли бы поспособствовать развитию пародонтита,
- вероятность влияния внешних факторов риска на возникновение патологии,
- в каких ситуациях повышается чувствительность зубов,
- сколько элементов зубного ряда подвержены воспалительному процессу по мнению человека,
- проводилось ли ранее стоматологическое лечение и к чему оно привело.
Визуальный осмотр, который даст возможность оценить состояние прикуса, различные аномальные отклонения, вид пародонта и количество зубов, подвергшихся разрушительному процессу.
Зондирование с целью определения глубины зубодесневого кармана.
Рентгенография, на основании которой делаются выводы о потере костной массы десной.
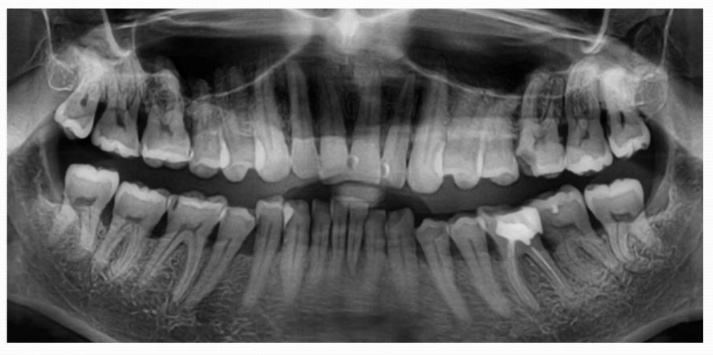
Пародонтолог может предложить дополнительные способы диагностики:
- Определение индекса гигиены.
Существуют различные вариации расчета этого показателя. По методу Пахомова Г.Н. определенные нижние фронтальные зубы окрашиваются раствором Люголя. Далее по 5-ти бальной шкале выставляется оценка для каждого элемента. Индекс рассчитывают путем деления среднего арифметического полученных результатов на 12.
- Проба Силлера-Писарева.
Позволяет определить уровень гликогена в тканях. При воспалительном процессе он будет увеличиваться. В зависимости от цвета окраски десен определяют стадию заболевания.
- Вычисление пародонтального индекса.
Для его вычисления существует формула, по результату которой можно оценить состояние пародонта и выяснить степень тяжесть патологии.
- Ортопантомография позволяет получить цифровой или аналоговый снимок, по которому врач определяет следующие параметры:
- плотность и объем костной ткани зуба,
- расположение и структуру корней.
Такой вид исследования поможет врачу подобрать правильную лечебную терапию, а в случае необходимости хирургического вмешательства даст возможность лучше ориентироваться.
Лабораторные исследования включают взятие следующих анализов:
- бакпосев экссудата из пародонтальной полости,
- исследование соскоба из десневой щели методом ПЦР,
- хемилюминесценция слюны,
- клинический анализ крови,
- определение концентрации С-реактивного белка, иммуноглобулинов и сахара в крови,
- биопсия ткани десны.
Если в анамнезе у пациента присутствует хроническое заболевание, то его отправляют на консультацию к лечащему врачу (гематолог, гастроэнтеролог, эндокринолог, инфекционист и др.).
При установке диагноза необходимо дифференцировать пародонтит от периостатита, гингивита, пародонтоза и остеомиелита челюсти.
Методы лечения
Лечение любой стадии такой патологии начинается с устранения зубного налета и камней. При начальной стадии такой процедуры будет достаточно. После нее проводится обработка пародонтальной полости антисептиком (Мирамистин, Хлоргексидин) и назначается антибактериальная терапия, направленная на устранение источника заболевания. В качестве местного препарата можно использовать гель Метрогил Дента.
Если генерализованный пародонтит достиг тяжести, то проводят:
- очистку полости пародонтальных карманов,
- пломбировка образовавшейся полости,
- установку ортодонтического оборудования для закрепления зубного ряда,
- при невозможности или неэффективности шинирования выполняют удаление зубов.
Медикаментозная терапия направлена на:
- предупреждение развития воспалительного процесса , НПВС,
- купирование симптомов – обезболивающие средства,
- укрепление пародонта,
- стимулирование иммунной системы организма , витаминноминеральные комплексы или иммуностимуляторы.
Лечение рекомендуется сочетать с физическими процедурами:
- электрофорез,
- гидромассаж,
- локальная гипотермия,
- фонофорез,
- лазер,
- дарсонвалзация,
- озонотерапия,
- ультрафиолет или ультразвук.
Особое внимание рекомендуется уделять гигиене полости рта, чтобы избежать перехода в тяжелую стадию хронического пародонтита.
Такую форму заболевания лечат хирургическим путем, назначением курса антибиотиков в комплексе с медикаментами. Операции проводятся под анестезией, а по ее окончанию в полость рта помещают прокладки с антисептиком.
Основные операции, проводимые при тяжелом течении заболевания:
- полное удаление подвижных элементов зубного ряда,
- гингивэктомия и гингивотомия – устранение нежизнеспособных мягких тканей десны и карманов. В первом случае хирургический разрез осуществляют по вертикальной линии десны, а во втором – по горизонтальной,
- вскрытие абсцесса,
- лоскутная операция. Проводят вертикальный надрез на тканях десны и убирают получившиеся их лоскуты, чтобы открыть доступ к поврежденным зубам. После процедуры ткань возвращается на место и пришивается.
В зависимости от причины возникновения патологии, может быть назначено следующее лечение:
- исправление прикуса,
- пластика подъязычной связки или складки слизистой, которая соединяет губу с десной.
По окончании лечения пациенту рекомендуется осуществить протезирование удаленных элементов.
Профилактические меры
Основные принципы профилактики заболевания заключаются в проведении следующих действий:
- ежедневная и тщательная очистка ротовой полости, а также покупка качественных зубных паст и щеток средней жесткости, которые не будут травмировать слизистую,
- своевременная терапия хронических патологий, стоматологических и инфекционных заболеваний,
- регулярное удаление зубных камней,
- отказ от курения,
- проходить плановые осмотры у стоматолога 1 р. в 6 мес. и записываться на прием при появлении кровоточивости десен,
- вести сбалансированное питание,
- заниматься спортом во избежание набора лишних килограммов.
Начальная стадия заболевания лечится намного проще, поэтому не так опасна возникновением осложнений. Хроническая форма генерализованного пародонтита требует терапии и проведения хирургических операций, но это не застраховывает человека от потери зубов, развития патологий внутренних органов. Испытываете ли волнение перед визитом к стоматологу?ДаНет Чем раньше вы обратитесь к стоматологу, тем больше шансов сохранить ваше здоровье.
