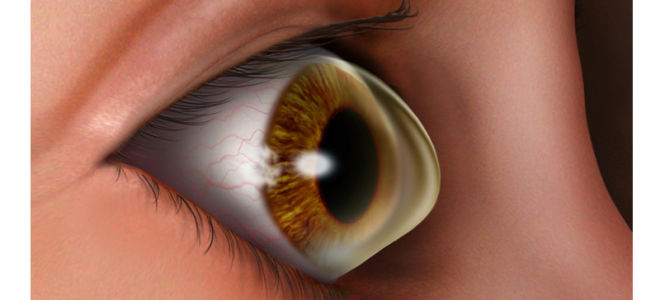
Большинство врачей уверены, что основная часть людей склонны к развитию кератоконуса с первых дней появления на свет. Однако прогрессировать недуг начинает намного позже. Чаще всего патологию диагностируют у пациентов не старше тридцати лет и у подростков. Причем кератонус на протяжении длительного времени может «притворяться» миопией или астигматизмом. Заболевание очень опасно для здоровья зрительного аппарата, поскольку приводит к разрыву роговой оболочки или даже к удалению глаза.
Что такое кератоконус
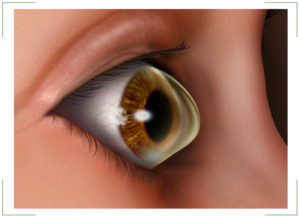
Под данным термином скрывается патология, затрагивающая роговицу и приводящая к ее истончению. В результате деструктивных процессов, протекающих в зрительном аппарате, око приобретает форму конуса. Поэтому недуг и имеет такое необычное название.
Впервые о болезни услышали в 1748 году, ее детально описал ученый из Германии Бурхард Маухард. Следующим доктором, уделившим много времени патологии, стал Джон Ноттингем. Он также предоставил всю собранную информацию о кератоконусе и подробно рассказал о случаях проявления недуга, с которыми ему пришлось столкнуться в медицинской практике.
Аномалия начинает развиваться после того, как нарушается целостность одного из слоев органа зрения. В результате роговая оболочка теряет свою эластичность, мутнеет и чаще всего выпячивается. Все это приводит к серьезным проблемам со зрением.
| Кератоконус формируется на протяжении длительного времени, обычно его диагностируют у подростков, апогея развития недуга приходится на двадцать или тридцать лет. |
Если обнаружить патологию на ранней стадии, то проблем с терапией не возникнет. В противном случае придется приготовиться к тяжелому и длительному лечению.
Степени заболевания
В зависимости от причины возникновения патология делится на первичную и вторичную. Чаще всего деструктивные процессы затрагивают оба глаза. Одностороннее поражение встречается крайне редко, примерно в 5% всех случаев. Деформация роговой оболочки может быть следующего типа:
- Сосцевидная. Конус увеличен до пяти миллиметров, изменение находится в центре,
- Овальная. Роговая оболочка выпячивается на шесть миллиметров, деформация направлена вниз,
- Шаровидная. Размер конуса более шести миллиметров. Патология захватывает основную часть роговицы.
| Заболевание может прогрессировать в течение пятнадцати лет, причем негативная симптоматика будет нарастать. Поскольку признаки недуги размыты и идентичны практически со всеми имеющимися глазными патологиями, его очень сложно обнаружить на ранних этапах. |
Окулисты выделяют несколько степеней развития кератоконуса:
- На начальной стадии кривизна роговой оболочки меньше сорока пяти диоптрий. Отмечаются незначительные морфологические изменения,
- На втором этапе офтальмологи выявляют близорукость или астигматизм, которые практически невозможно скорректировать с помощью очков или контактных линз,
- Далее деформация роговицы нарастает и увеличивается до пятидесяти двух диоптрий. На десцеметовой оболочке появляются микротрещины, через которые влага попадает в роговицу. Конус начинает мутнеть, в ночное время пациент практически ничего не видит,
- По мере прогрессирования недуга увеличивается кривизна роговой оболочки. На данном этапе она составляет до шестидесяти двух диоптрий. Основная часть роговицы становится мутной. Снижается острота зрения в дневное время, увеличивается количество точек на оболочке. Визуально становится заметна незначительная выпуклость,
- Тяжелая стадия патологии характеризуется кривизной более шестидесяти двух диоптрий. Роговая оболочка полностью становится мутной. Повышается риск ее разрыва, что приводит к потере зрения. Требуется экстренное хирургическое вмешательство.
Вернуться к оглавлению
Причины развития

Этиология недуга до сих пор не установлена. Существует версия о том, что он передается по наследству или при нарушении функциональности некоторых ферментов. Причины патологического состояния:
- Сбой в метаболизме,
- Постоянное напряжение и частые стрессовые ситуации,
- Длительное воздействие прямых солнечных лучей на роговицу,
- Несоблюдение правил ношения и хранения контактных линз, а также неправильный их подбор,
- Нахождение в течение длительного времени в задымленном или запыленном помещении. Микрочастицы способны травмировать орган зрения,
- Офтальмологические заболевания, например, кератит или конъюнктивит,
- Приём в течение длительного времени медикаментов из группы кортикостероиды,
- Недуги, отрицательно сказывающиеся на функционировании иммунной системы,
- Болезнь Аддисона. Характеризуется деструктивными процессами в коре надпочечников, которые приводят к сбою выработки кортизола и прочих гормонов,
- Патологические процессы в железах внутренней секреции,
- Частое прикосновение руками к глазам повышает риск занесения инфекции.
| В некоторых случаях недуг развивается после коррекции зрения с помощью лазера или кератопластики. Не менее важную роль в появлении патологии играет генетическая предрасположенность. |
В группу риска автоматически попадают пациенты со следующими заболеваниями:
- Синдром Дауна,
- Амавроз Лебера, сопровождается гибелью или полным отсутствием клеток, отвечающих за светочувствительность,
- Микрокорнеа. Уменьшение размеров роговой оболочки,
- Пигментный ретинит. Дегенерация сетчатки, приводит к полной или частичной потере зрения,
- Аниридия. Отсутствие радужки.
Последствия болезни и возможные осложнения
Аномалия способна привести к серьезным проблемам со здоровьем. Если недуг переходит в тяжелую форму или повлек за собой существенное ухудшение зрения, пациенту могут назначить инвалидность. Крайне важно своевременно обнаружить неприятную симптоматику и приступить к терапии. Если деструктивные процессы в роговице будут прогрессировать, это приведет к следующим осложнениям:
- Помутнение и искривление оболочки,
- Развитие острого кератоконуса, сопровождающегося сильными отёками роговицы и значительным падением зрения.
Симптомы патологии

Первое на что жалуются пациенты, страдающие от кератоконуса – это существенное падение остроты зрения. Размытые контуры предметов – основная симптоматика практически всех офтальмологических заболеваний. Поэтому очень сложно выявить аномалию без проведения детальной диагностики. По мере прогрессирования недуга проявляются следующие признаки:
- Диплопия,
- Проблемы со зрением ярко проявляются в ночное время суток,
- Миопия,
- Глаза быстро устают даже при незначительных нагрузках,
- Непереносимость яркого света. Отмечается на последних стадиях прогрессирования кератоконуса.
| На протяжении длительного времени болезнь способна протекать в скрытой форме, без явно выраженных симптомов. Чаще всего аномалию выявляют случайно, на медицинском осмотре. |
Вернуться к оглавлению
Диагностика
Первое на что жалуется пациента – это снижение остроты зрения. Поэтому при посещении клиники, окулисты сразу проведут визометрию, используя специальные проверочные таблицы Головина и Сивцева. По мере развития недуга доктор обнаруживает выпячивание роговицы и ее помутнение. Для постановки точного диагноза необходимо пройти ряд диагностических обследований:
- Скиаскопия. Помогает проанализировать преломляющие способности зрачка,
- Рефрактометрия. Процедура дает возможность обнаружить близорукость и астигматизм,
- Пахиметрия. Требуется для установления точной толщины роговой оболочки,
- Биомикроскопия. Обследование позволяет обнаружить мельчайшие трещины на мембране, помутнение, дистрофию стромы, а также прочие патологические процессы, протекающие в роговице,
- Офтальмоскопия. Процедуру используют для анализа состояния глазного дна и сетчатой оболочки,
- Ультразвуковое обследование зрительного аппарата. Определяет степень истончения роговицы.
| Если у врача остаются какие-то сомнения по поводу диагноза, он отправляет пациента на компьютерную топографию. Процедура помогает установить точный размер выпячивания. |
Лечение
Выделяют два типа терапии недуга, в зависимости от формы протекания патологии: консервативная и хирургическая. К сожалению, с помощью медикаментов, очков и линз невозможно полностью устранить искривление роговой оболочки.
Консервативная терапия
Суть лечения заключается в подборе эффективных лекарственных средств и корригирующей оптики. Обычно врачи прописывают следующие препараты:
- Антибактериальные медикаменты («Тобрекс», «Флоксал»). Они блокируют развитие заболевания и снимают воспаление,
- Гипотензивные средства («Тимолол», «Арутимол»). Снижают внутриглазное давление,
- Негормональные препараты с противовоспалительным действием («Наклоф»),
- Мидриатики («Тропикамид», «Мезатон»). Назначают при острой форме перед проведением хирургического вмешательства. Помогают расширить зрачок,
- Иммуномодуляторы («Лейкинферон»). Корректируют и нормализуют функционирование защитного барьера организма,
- Гормональные препараты («Дексаметазон», «Максидекс»). Их прописывают при сбое в работе эндокринной системы,
- Чтобы свести к минимуму риск перфорации роговой оболочки назначают ношение давящей повязки, на которую наносят мазь хлорид натрия в концентрации 0,5%,
- Для нормализации метаболизма доктор прописывает приём глазных капель «Квинакс» и «Тауфон».
Фотодинамическая терапия
В качестве дополнительного лечения назначают фотодинамику. В кровеносную систему пациента вводят уникальное вещество вертепорфин («Визудин»), обладающий высокой светочувствительностью. Он скапливается в пораженных тканях, после чего на глаза воздействуют лазерными лучами, активирующими действие препарата.
Процедура длится двадцать минут, проводится в специализированных клиниках под присмотром опытного доктора. Курс терапии – один месяц. Результатом лечения становится блокировка деструктивных процессов, протекающих в зрительном аппарате.
Линзы и очки
В зависимости от стадии патологии подбирают следующие типы линз:
- Мягкие. Обычно их назначают на начальном этапе заболевания. При прогрессировании недуга они не эффективны, поскольку «подстраиваются» под форму роговой оболочки,
- Двухслойные. Если жесткие не подходят и выявлено сильное помутнение оболочки, то врачи рекомендуют использовать данную оптику,
- Склеральные. Снижают степень давления на роговицу, поскольку опираются на склеру,
- Комбинированные. Использование одновременно мягких и жестких линз дает двойной результат: отсутствие дискомфортных ощущений и коррекция зрения,
- Жесткие газонепроницаемые. Корректирую форму роговицы, и исправляют иные аномалии, сопровождающие кератоконус глаза (астигматизм и близорукость),
- Гибридные. Центр изделия выполнен из жесткого полимера, а по краям использован мягкий. Это существенно повышает уровень комфорта при ношении линз.
| На первоначальных стадиях патологии могут прописать цилиндрические очки, предназначенные для улучшения остроты зрения. С аналогичной задачей прекрасно справляются окуляры Сидоренко. Это уникальное устройство, позволяющее нормализовать процесс кровообращения в глазах и активировать метаболизм. |
Вернуться к оглавлению
Операция при кератоконусе
Для устранения патологи чаще всего прибегают к хирургическому вмешательству, поскольку консервативная терапия неспособна на 100% устранить искривление роговицы. Применяют следующие разновидности операций:
- Сквозная кератопластика. Суть процедуры – пересадка роговой оболочки. В процессе вмешательства поврежденный элемент удаляют и заменяют его донорским имплантатом,
- Эпикератофакия. Частичная замена роговицы. Снимают пораженный эпителиальный слой и приживляют донорский,
- Имплантация. Установка роговичных колец и их элементов,
- Термокератопластика. С помощью точечных аппликаций проводится утолщение роговицы,
- Радикальная кератотомия. В центре роговой оболочки выполняют несколько микроскопических надрезов.
Для каждого пациента подбирается индивидуальный вид вмешательства. Операция кератоконус полностью устраняет, но в некоторых случаях сохраняется риск рецидива.
Кросслинкинг и эксимерлазерная коррекция
Эти две процедуры получили широкое распространение в офтальмологии.
Кросслинкинг обеспечивает хороший, но нестабильный результат. Чаще всего спустя некоторое время аномалия вновь начинает прогрессировать. Процедуру проводят под местной анестезией, с помощью специального прибора доктор снимает эпителиальный слой с роговицы и на освобожденный участок закапывает рибофлавин (витамин В2). Затем его обрабатывают ультрафиолетовыми лучами.
Завершающим этапом операции становится нанесение антибиотика и установка специальной линзы, которую нужно носить на протяжении четырех дней после вмешательства. Результатом кросслинкинга является фотополимеризация стропальных волокон, они начинают активно вырабатывать кислород. Образуются прочные связи в коллагеновых волокнах, которые становятся более устойчивыми к механическим воздействиям и упрочняют роговую оболочку.
Эксимерлазерная коррекция осуществляется на начальных этапах развития недуга, эффект от операции заметен спустя несколько дней. При тяжелых формах патологии применяют вместе с кросслинкингом. Чаще всего пациентам назначают процедуру LASIK или ФРК. Во втором случае проводится очищение роговой оболочки с помощью лазера. Ласик помогает скорректировать форму роговицы.
Средства народной медицины

Бабушкины рецепты при борьбе с кератоконусом используют в качестве дополнительной терапии. Ни в коем случае не стоит отказываться консервативного лечения. Народная медицина неспособна справиться с недугом, но поможет укрепить организм, и процесс выздоровления пойдет быстрее. Наибольшей популярностью пользуются следующие рецепты:
- Возьмите две столовые ложки сбора из лечебных трав (эхинацея, шалфей, ромашка, мать-и-мачеха) и залейте его кипятком. Поставьте на двадцать минут на водяную баню. Процедите приготовленный отвар, дайте ему остыть, и используйте для промывания глаз или компрессов,
- Хорошо укрепляет защитный барьер организма чай из лечебных трав и ягод. Измельчите плоды шиповника, добавьте листочки мяты, мелиссы и цветочки ромашки. Заварите смесь и пейте,
- Один из самых лучших иммуномодуляторов в природе – это прополис. Можно пожевать растение или пропить настойку из него. Также используют для компрессов, прополис нормализует метаболизм и ускоряет процесс заживления роговой оболочки,
- Мед. Этот продукт жизнедеятельности пчел можно просо кушать или развести в кипяченой воде и использовать для промывания органа зрения.
| Применять народные рецепты разрешается только после предварительного согласования с лечащим врачом. |
Вернуться к оглавлению
Образ жизни больного
Чтобы нормализовать свое состояние необходимо составить оптимальный режим дня. Помните о том, что образ жизни пациента оказывает огромное влияние на развитие патологии и ее лечение. Придерживайтесь простых правил, чтобы сохранить зрение и победить болезнь:
- Каждый час предоставляйте отдых глазам. Устройте пятиминутный перерыв, в течение которого можно выполнить простые упражнения для органа зрения,
- Составьте сбалансированный рацион. Кушайте больше свежих овощей и фруктов, сведите к минимуму употребление сладкого, жирного и соленого,
- Укрепляйте иммунитет. Делайте утром зарядку или совершайте вечерний променад по парку.
Как избежать развития кератоконуса?
Чаще всего патология прогрессирует очень медленно. В некоторых случаях ее развитие приостанавливается на определенном этапе. Чем позже проявится кератоконус глаз, тем лучше прогноз на выздоровление и медленнее течение аномалии.
Чтобы свести к минимуму риск появления искривления роговицы, необходимо своевременно лечить все заболевания, способные привести к патологии. Также берегите орган зрения от травм и проникновения инфекции. Отдельное внимание уделяйте физическим упражнениям, регулярно посещайте окулиста для профилактического осмотра.
Заключение
Кератоконус – это опасное офтальмологическое заболевание, которое требует незамедлительной медицинской помощи. Если недуг будет прогрессировать, в несколько раз повышается риск слепоты. Чтобы избежать самого печального осложнения, обращайте внимание на сигналы SOS, которые подает ваш организм. Своевременная терапия поможет сохранить зрение и избавиться от патологии.
Из видеосюжета вы узнаете об особенностях развития кератоконуса и способах его лечения.
Вернуться к оглавлению

